Препараты от туберкулеза перестают действовать. Что делать с лекарственной устойчивостью?
Туберкулез известен с древности и веками был приговором. В XVIII веке от туберкулеза ежегодно умирал почти каждый тысячный житель Западной Европы, а в следующем столетии этой болезнью была обусловлена каждая четвертая смерть в Европе и Северной Америке. Туберкулез называли белой чумой, а одно время болеть даже стало модным: романтических натур очаровывали бледные, изможденные лица с ярким румянцем — лица обреченных.
Пока не появились лекарства, больных лечили покоем, свежим воздухом, солнечными ваннами и правильным питанием, но без особого успеха. В первой половине XX века пациентам стали давать изониазид, а в 1950–1960-х появились еще три лекарства: пиразинамид, этамбутол и рифампицин. Эти четыре препарата до сих пор составляют первую линию борьбы с туберкулезом. Но возбудитель болезни способен ее преодолеть.
Туберкулез вызывают похожие на палочки микобактерии (немец Роберт Кох открыл их 24 марта 1882 года). В организм человека они попадают через легкие, где их встречают клетки-пожиратели — макрофаги. Поглотив чужака, макрофаг пытается его "переварить", но ему это не под силу: стенка микобактерии выдерживает нападение. Тогда макрофаги и другие клетки срастаются в узелок — гранулему.
Гранулема до поры до времени задерживает распространение микобактерий по телу, но она же защищает их от иммунной системы и лекарств. Из-за этого лечение затягивается. Если с другими бактериальными инфекциями антибиотики обычно справляются за считаные дни, то для избавления от туберкулеза в активной форме требуется хотя бы полгода.
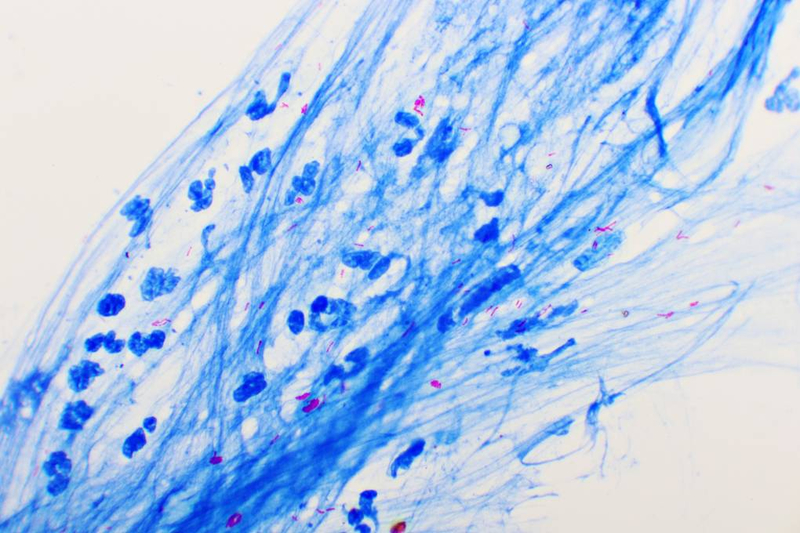
Возбудитель туберкулеза mycobacterium tuberculosis (красного цвета) под микроскопом
© Jarun Ontakrai/Shutterstock/FOTODOM
Чем длиннее срок лечения, тем у микобактерий больше шансов спастись. Когда они делятся, в них постоянно возникают случайные мутации. Одни несовместимы с жизнью, другие ослабляют патоген. Но иногда мутации дают преимущества, например устойчивость к лекарствам, и могут закрепиться в результате отбора.
"Представьте, что в легких живут 100 микобактерий, и у двух из них в геноме есть мутация, делающая их невосприимчивыми к изониазиду. Если человека начать лечить изониазидом, 98 бактерий от него погибнет, а эти две выживут и продолжат делиться. На следующий день это будет уже четыре устойчивых к изониазиду бактерии, еще через день — восемь и т.д. Лечение этим препаратом будет бессмысленным", — объясняет научный сотрудник отделения клинической инфектологии Исследовательского центра Борстеля и член руководящего комитета сообщества TBnet Ирина Концевая.
Почему формируется устойчивость к лекарствам
Чтобы устойчивость не выработалась, больным одновременно назначают все четыре лекарства первой линии. Когда микобактерии устойчивы к изониазиду, его можно заменить на левофлоксацин. Но бывает и так, что одновременно не действуют и изониазид, и рифампицин — два основных препарата. Это туберкулез со множественной лекарственной устойчивостью (МЛУ-ТБ), и его нужно лечить препаратами второй линии, которые стоят дороже, тяжелее переносятся и требуют более длительного курса — до двух лет.
Если же микобактерия устойчива еще и к лекарствам второй линии, то говорят о туберкулезе с широкой лекарственной устойчивостью (ШЛУ-ТБ). Такой туберкулез все лучше поддается лечению, тем не менее пока от него получается избавить только 41% пациентов. Некоторые просто не выдерживают из-за побочных эффектов.
Каждый второй случай МЛУ-ТБ приходится на три страны: Индию, Китай и Россию. По данным Всемирной организации здравоохранения (ВОЗ), в 2019 году в России 35% впервые выявленных случаев туберкулеза были вызваны микобактериями, устойчивыми к изониазиду и рифампицину. У тех, кто не вылечился с первого раза, такие бактерии находят в двух случаях из трех.
По словам Ирины Концевой, высокая заболеваемость туберкулезом и высокий уровень лекарственной устойчивости в России связан с так называемой пекинской генетической группой микобактерий. "Штаммы этой группы впервые появились в Китае и оказались эволюционно очень успешными: часто они обладают мутациями, как связанными с МЛУ-ТБ, так и компенсирующими их "цену", а также характеризуются повышенной вирулентностью и способностью к передаче другим людям", — объясняет она.
Но мутации не гарантируют успех — еще должны сложиться подходящие условия для распространения микобактерий. "Это давняя проблема. В 1980-х годах мы не соответствовали всем рекомендациям ВОЗ. Раньше у нас не было контролируемого лечения. А в 1990-х наложилось отсутствие лекарств: сегодня привезли одно — начали давать, завтра привезли другое — начали давать другое. Так нельзя лечить. Сейчас ситуация принципиально изменилась", — рассказывает главный внештатный фтизиатр Северо-Западного федерального округа и Архангельской области Андрей Марьяндышев.
Как изменилось лечение туберкулеза в России
Приобретя устойчивость, микобактерии могут инфицировать другого человека. Бывает так, что пациент попадает в стационар с восприимчивым к лекарствам штаммом, а уже там заражается более опасным. По словам Андрея Марьяндышева, теперь больных стараются оставлять дома. Семью они уже заразили, а чтобы обезопасить посторонних людей, больных просят никуда не выходить, пока выделяются бактерии (обычно это четыре недели), и организуют для них социальную поддержку.
Домочадцев и другие контакты больного стараются проверить на скрытую инфекцию. Ирина Концевая замечает, что в этих случаях вероятность передачи сравнительно невысокая и точно меньше 100%. Тем не менее, по некоторым оценкам, четверть людей на планете — носители микобактерий. С вероятностью 5–15% у них рано или поздно разовьется туберкулез. Людям, контактировавшим с больным, назначают один-два препарата сокращенным курсом, чтобы попытаться убить микобактерии до того, как они вызовут активную форму туберкулеза.
В последнее время также появились новые методы диагностики, которые позволяют обнаружить устойчивость к лекарствам до начала лечения. Но проверить удается только около половины случаев: часто туберкулез выявляют на ранней стадии, когда в мокроте нет микобактерий, а иногда медицинский персонал не контролирует сбор мокроты, и потом провести анализ не получается. Зато когда анализы на устойчивость сделаны, больным назначают не одни и те же препараты, а только те, что точно подействуют. Доступ к технологиям есть даже в исправительных учреждениях, где раньше возникали крупные вспышки туберкулеза. "Аппараты стали простыми, лаборатория не нужна. Пациент сдал мокроту, положили ее в картридж, через два часа получили ответ", — говорит Андрей Марьяндышев. По его словам, рост числа выявленных случаев МЛУ-ТБ обусловлен более совершенной диагностикой. Но Ирина Концевая пишет, что причина, прежде всего, не в этом, а в передаче устойчивых штаммов от человека человеку.
Национальный медицинский исследовательский центр фтизиопульмонологии и инфекционных заболеваний ведет единый регистр больных туберкулезом. По данным из этого регистра рассчитывают, сколько и каких лекарств нужно в регионах России. "Все новые лекарства, кроме одного, у нас зарегистрированы. Не хватает только клофазимина. МЛУ-ТБ полностью покрывается федеральным бюджетом. ШЛУ-ТБ — не полностью: лекарства находит местный бюджет. Есть территории, которые не могут найти средства. Финансы все равно поступают, но тебя не сразу могут взять на лечение", — говорит Андрей Марьяндышев.
Однако не все больные обращаются за помощью. Туберкулез развивается, когда организм не в силах удерживать микобактерии под контролем. Это может быть связано с ВИЧ, алкоголизмом, плохим питанием, сильным стрессом, диабетом или другими хроническими болезнями — часто больны уязвимые люди: бездомные и те, у кого есть зависимости. Им тоже пытаются помочь. Андрей Марьяндышев приводит пример из Санкт-Петербурга, где машина с аппаратом для флюорографического обследования приезжает в места раздачи еды для бездомных. Так они могут проверить легкие.
Кто выигрывает гонку: человек или микобактерии
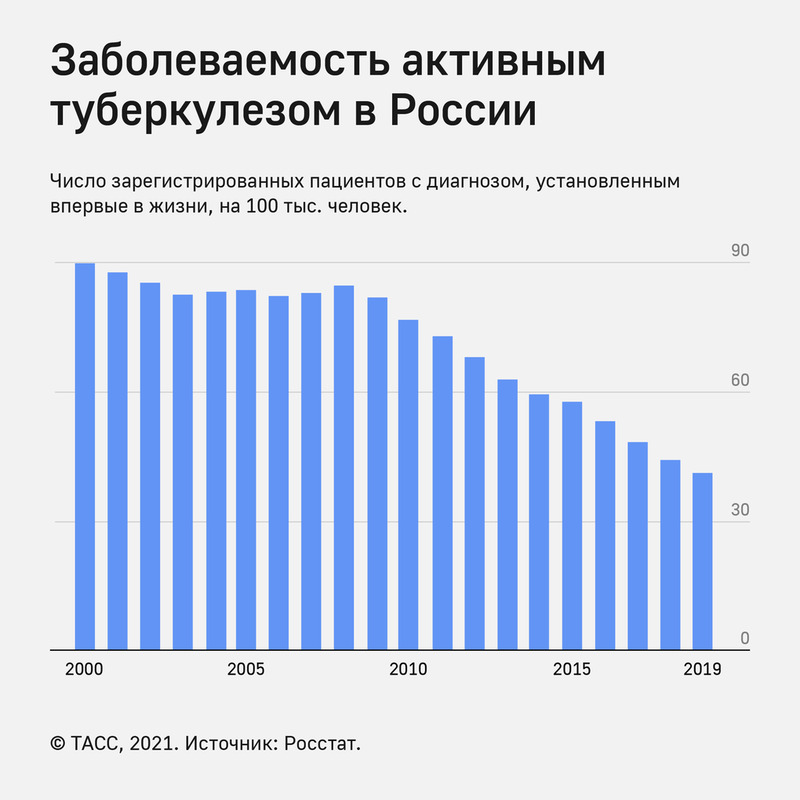
Благодаря всем этим мерам в целом заболеваемость и смертность снижаются в России с опережением целевых показателей ВОЗ. Вчера министр здравоохранения РФ Михаил Мурашко напомнил, что ВОЗ считает Россию первым кандидатом на выход из списка стран с высоким бременем туберкулеза.
Правда, данные о лекарственной устойчивости настораживают. ШЛУ-ТБ — самую опасную разновидность болезни — выявляют все чаще: с 2016 по 2019 год число случаев увеличилось на две трети — до 5,7 тыс. в год. По словам Андрея Марьяндышева, дело в том, что теперь почти всех больных с МЛУ-ТБ проверяют на восприимчивость к препарату офлоксацину, то есть причина в усовершенствованной диагностике. Как бы то ни было, в некоторых регионах больным приходится ждать необходимые препараты, и даже когда они есть, ШЛУ-ТБ тяжело вылечить.
Тем не менее Андрей Марьяндышев смотрит в будущее с оптимизмом. "В нашей стране — самые быстрые темпы улучшения эпидемиологической ситуации в мире. Перед ВОЗ и нами стоит цель ликвидировать туберкулез к 2035 году. Для Европы, мы надеемся, это будет 2030 год", — объясняет он (точнее говоря, цели стратегии ВОЗ — с 2015 по 2035 год снизить смертность на 95%, а заболеваемость — на 90% и сделать так, чтобы ни у одной семьи не было непосильных расходов на лечение — прим. ТАСС).
Ирина Концевая думает иначе: "Борьбу с лекарственной устойчивостью можно представить как гонку: человек разрабатывает лекарственный препарат, бактерия вырабатывает механизм устойчивости к нему, препарат перестает действовать, человек разрабатывает новый препарат — и история повторяется. Если это и правда гонка, то человечество в ней пока, к сожалению, проигрывает".