Ученые сравнили доступность медицинской помощи в разных странах
Международный исследовательский коллектив провел сравнительный анализ обеспечения всеобщего охвата услугами здравоохранения в мире. Ученые рассмотрели, насколько полно обеспечены жители разных стран базовой медицинской помощью, как связаны затраты на медицину с доступностью медицинских услуг широким слоям населения и соответствует ли текущий уровень обеспечения населения медицинской помощью целям устойчивого развития ООН. В том числе, сделаны выводы об охвате услугами здравоохранения населения России.
Результаты исследования опубликованы в журнале The Lancet. От России в исследовании принимали участие сотрудники лаборатории анализа показателей здоровья населения и цифровизации здравоохранения МФТИ, НИУ ВШЭ, институтов РАН, вузов и учреждений системы здравоохранения.
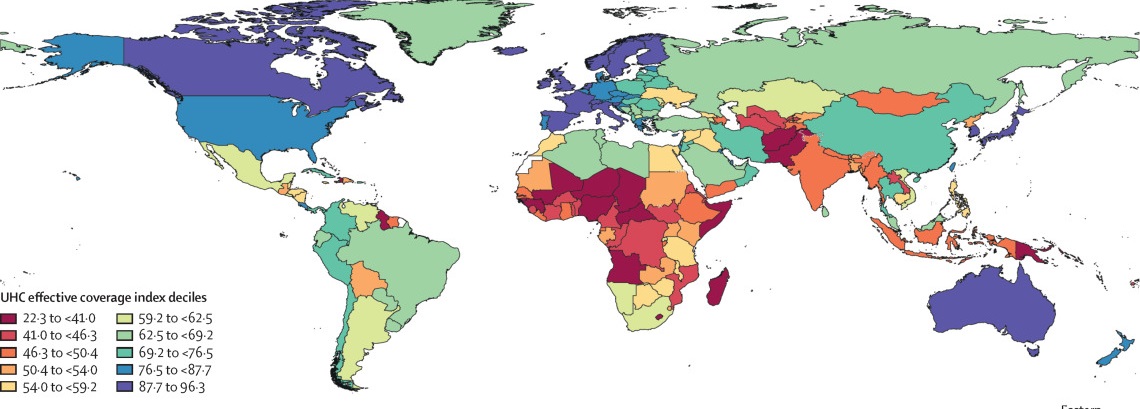
Ученые проанализировали всеобщий охват услугами здравоохранения в 204 странах и территориях за период с 1990 по 2019 годы. Учитывали 23 показателя (к примеру, доступность и охват вакцинами против кори, коклюша, дифтерии, столбняка, антиретровирусной терапии при ВИЧ), сгруппированные в категории (профилактика, лечение, реабилитация и так далее).
Каждый показатель оценивался по шкале от 0 до 100. Для того, чтобы получить интегральный показатель, ученые определили коэффициент влияния каждого фактора на общий уровень здравоохранения. Итоговый балл по каждому из значений характеризует эффективность национальной медицинской системы в профилактике и лечении отдельного заболевания. Набор показателей позволяет судить о качестве и доступности медицинской помощи населению безотносительно размера затрат на здравоохранение в данной стране.
Участник исследования Никита Отставнов, научный сотрудник лаборатории анализа показателей здоровья населения и цифровизации здравоохранения МФТИ, иллюстрирует понятие охвата услугами здравоохранения: «Пациент А. М. пришел в поликлинику, чтобы проверить свое здоровье. Врач нашел у пациента необычные симптомы и порекомендовал тому сделать КТ головного мозга.
После трехдневного поиска организации, в которой можно сделать подобное исследование, А. М. понял, что в его городе такой возможности нет. Это означало, что нужно либо ехать в областной центр, либо отказаться от диагностики, надеясь, что проблемы со здоровьем не слишком серьезны».
В глобальном масштабе показатели эффективного индекса всеобщего охвата услугами здравоохранения улучшились с 45,8 (44,2–47,5) в 1990 году до 60,3 (58,7–61,9) баллов в 2019 году. Тем не менее в исследовании констатируется существенное неравенство: если в Японии и Исландии показатель выше 95, в Сомали и Центральноафриканской Республике он менее 25 баллов.
Многие развивающиеся страны продемонстрировали отставание в показателях для неинфекционных заболеваний по сравнению с показателями инфекционных, что иллюстрирует как факт необходимости более активной трансформации системы здравоохранения для борьбы с эпидемиями неинфекционных заболеваний, так и успех гуманитарных программ.
Исследователи пришли к выводу, что показатели на 2019 год значительно меньше, чем должны были быть при текущем уровне финансирования. По данным исследования, чтобы показатель индекса всеобщего охвата услугами здравоохранения превысил 80, необходимо финансирование медицины на душу населения не менее 1398 долларов в год. При текущем уровне расходов на здравоохранение во многих развивающихся странах достижение этой цели устойчивого развития находится под большим вопросом.
Мария Титова, ведущий научный сотрудник лаборатории анализа показателей здоровья населения и цифровизации здравоохранения МФТИ, соавтор статьи, комментирует: «Безусловно, сегодня мы являемся свидетелями того, что об угрозе инфекционных заболеваний нельзя забывать, и мир действительно оказался не готов к пандемии COVID-19. Но, согласно данным на ноябрь, по тем оценкам, которые есть сейчас, жертвами коронавирусной инфекции (за 11 месяцев с момента выявления заболевания) стали 1,23 миллиона человек, и более точные данные мы получим спустя некоторое время.
Однако статистика довольно упряма, и она говорит нам о том, что во всем мире в год умирает свыше 50 миллионов человек (58 в 2019 по оценкам ООН), из которых более 40 миллионов — жертвы неинфекционных заболеваний, в том числе около 10 миллионов умерли от ишемической болезни сердца, свыше 6 миллионов человек — от инсульта.
Сегодня мы не видим снижения смертности от этих причин, наоборот, логично спрогнозировать здесь рост, ведь чрезвычайная ситуация привела к сокращению доступа к медицинской помощи, сама коронавирусная инфекция, провоцирующая образование тромбов, может приводить к инфарктам и инсультам, да и околокоронавирусная шумиха приводит к стрессу, провоцируя те же серьезные нарушения.
Если совсем просто, то как деревенской скорой проехать по бескрайним просторам, если в одном конце зоны ответственности подозрение на инсульт, во втором — на коронавирусную инфекцию, а в третьем, предположительно, аппендицит, и ведь это тоже состояние, требующее незамедлительного вмешательства».
Текущие прогнозы указывают на то, что примерно 3,1 миллиарда населения все еще не будут иметь эффективного охвата услугами здравоохранения в 2023 году, при этом почти треть из них (около 968,1 миллионов) будет проживать в Южной Азии.
Давид Наимзада, научный сотрудник лаборатории анализа показателей здоровья населения и цифровизации здравоохранения МФТИ, также являющийся соавтором исследования, добавляет: «В каком-то смысле пандемия коронавирусной инфекции обнажила недостатки и протестировала готовность национальных систем здравоохранения быстро и эффективно адаптироваться к новым вызовам.
Качество предоставляемой медицинской помощи ожидаемо пострадало в наименее обеспеченных странах. Впрочем, исследователи ждут некоторого ухудшения показателей лечения хронических заболеваний и в мире в целом: продолжительная перегрузка системы здравоохранения не останется без следа в статистических справочниках».
Исследование позволило сделать следующие выводы об охвате услугами здравоохранения в России. Общий показатель в нашей выше среднего по миру, однако, как правило, уступает, значениям стран с высоким уровнем дохода (исключения — Бруней, Гренландия, Уругвай). Максимальные значения в России были достигнуты в профилактике кори, дифтерии, столбняка, коклюша, лечения диарейных заболеваний у детей (100).
Достаточно высоко оценивались показатели лечения инфекций нижних дыхательных путей, аппендицита и рака шейки матки (около 100). Серьезное улучшение требуется в вопросах лечения цереброваскулярных заболеваний (инсультов) и ишемической болезни сердца (инфарктов). Это касается большинства государств постсоветского пространства: лишь Эстония достигла хотя бы половины от возможного максимума, а в Беларуси, Украине, Туркменистане и Узбекистане ситуация с лечением этих заболеваний выглядит катастрофической.
Стоит отметить, что в числе лучших стран по уровню здравоохранения находятся Сингапур, Андорра, Канада, Франция, Финляндия, Исландия, Ирландия, Япония, Люксенбург, Монако, Нидерланды, Норвегия, Сан-Марино, Словения, Испания, Швеция и Швейцария, у которых показатель выше 90. Серьезных успехов эти страны достигли в лечении постнатальных заболеваний, рака легких, ишемических заболеваний, хронических обструктивных болезней легких, заболеваний кишечника, а также доступности антиретровирусной терапии.
В то же время, к примеру, Соединенные Штаты Америки, которые являются лидерами по расходам на здравоохранение, уступают России в значении ряда показателей, в том числе, связанных со столбняком, коклюшем, корью и заболеваниями легких. Благодаря данному исследованию у политиков и государственных деятелей по всему миру появляется возможность критически взглянуть на текущую ситуацию. Воплощение глобальных амбиций по обеспечению всеобщего охвата медицинскими услугами окажется возможным только если будут приняты согласованные меры по борьбе с неинфекционными заболеваниями.
«Можно много инвестировать в здравоохранение. Однако если не учитывать при этом тренды заболеваемости, то существенного эффекта не получить. Поэтому важно понимать структуру заболеваемости, чтобы принять правильное решение: куда направлять финансы и как это повлияет на уровень здоровья», — говорит Никита Отставнов.
Комментарии 3
|
|
0
leosydo
12.11.2020 02:09
[Материал]
Хрень а не статья - приезжайте к нам в Монреаль - до 24 часов надо ждать чтобы попасть на прием к врачу когда у тебя грипп - заполненость уржанс 120%, часто пациенты умирают прямо в зале ожидания так ничего и недождавшись.
Был по работе в Аргентине - там просто сказка по сравнение с Канадой - 1-2 часа макс в любое время суток с любой проблемой |